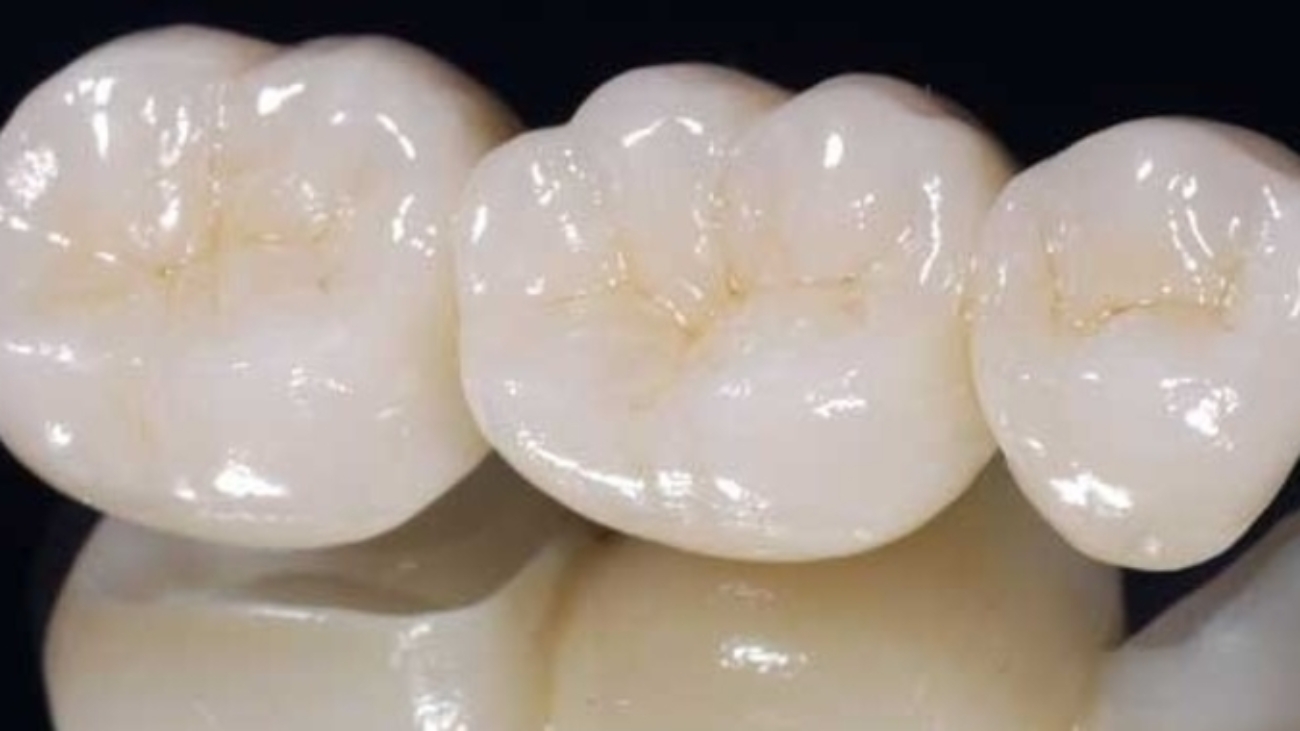
En los últimos años, los implantes dentales inmediatos se han vuelto una de las opciones más comentadas en odontología moderna. La idea de extraer un diente y colocar el implante “en el mismo momento” suena casi perfecta: rápida, estética y sin tantas citas. Pero ¿es realmente así en todos los casos?
Hoy aclararemos los principales mitos y verdades que rodean este tratamiento, para que pacientes y profesionales comprendan mejor cuándo es posible, por qué no siempre se recomienda y cuáles son las claves del éxito en implantología inmediata.
🦷 Mito 1: Los implantes inmediatos se pueden colocar en todos los casos
❌ Falso.
Aunque es una técnica segura y predecible, no todos los pacientes son candidatos ideales. Para colocar un implante inmediato, deben cumplirse condiciones muy específicas: suficiente volumen óseo, ausencia de infección activa, encías saludables y una correcta estabilidad primaria.
Por ejemplo, en dientes anteriores con hueso fino o en casos con pérdida ósea por enfermedad periodontal, se suele preferir una colocación diferida, permitiendo que el tejido sane antes del implante.
👉 La clave no está en la velocidad, sino en evaluar correctamente cada caso mediante tomografía, análisis periodontal y planificación digital.
🦷 Mito 2: Los implantes inmediatos no duelen
😅 Parcialmente verdadero.
El procedimiento en sí no genera dolor, ya que se realiza bajo anestesia local o, en algunos casos, con sedación consciente.
Sin embargo, como cualquier cirugía, puede existir una leve molestia postoperatoria durante los primeros días, controlable con antiinflamatorios y analgésicos indicados por el especialista.
Lo importante es seguir las recomendaciones postoperatorias y asistir a los controles. La recuperación suele ser rápida y bien tolerada cuando se realiza bajo protocolos quirúrgicos adecuados.
🦷 Mito 3: Siempre quedan perfectos al instante
❌ Falso.
El término “inmediato” puede llevar a confusión. Aunque el implante se coloca el mismo día de la extracción, la integración ósea no ocurre de inmediato.
El implante necesita entre 8 y 12 semanas (a veces más) para integrarse completamente al hueso.
En muchos casos, se coloca una corona provisional inmediata, pero esta tiene una función principalmente estética, sin contacto oclusal, para no interferir con la fase de osteointegración.
La corona definitiva se instala cuando el implante ha cicatrizado correctamente y ofrece estabilidad a largo plazo.
🦷 Mito 4: Si el implante se coloca inmediatamente, se acorta el tiempo total del tratamiento
✅ Verdadero, en parte.
La implantología inmediata reduce el número de cirugías y etapas clínicas, lo que puede acortar el tiempo total del tratamiento.
Pero esto solo ocurre cuando el caso lo permite y se planifica cuidadosamente.
Si se fuerza la indicación o se realiza en condiciones poco favorables, el riesgo de fracaso aumenta, y el resultado final puede incluso demorar más.
Por eso, la planificación digital y la selección adecuada del paciente son la base del éxito.
🦷 Mito 5: Los implantes inmediatos ofrecen mejores resultados estéticos
✅ Verdadero, en muchos casos.
Cuando se realiza correctamente, el implante inmediato ayuda a preservar el contorno gingival y el volumen óseo, lo que contribuye a mantener la estética natural.
En zonas anteriores, esta técnica puede ofrecer resultados excelentes, especialmente si se combinan injertos de tejidos blandos y una restauración provisional bien diseñada.
El resultado armónico depende del equilibrio entre técnica quirúrgica, tipo de implante, manejo de tejidos y experiencia del profesional.
🦷 Mito 6: Colocar el implante de inmediato aumenta el riesgo de fracaso
❌ Falso.
Diversos estudios han demostrado que, cuando se siguen los protocolos adecuados, la tasa de éxito de los implantes inmediatos es comparable a la de los diferidos.
La clave está en controlar los factores de riesgo: estabilidad primaria, biotipo gingival, higiene oral y control del paciente fumador o con enfermedades sistémicas.
En manos expertas y con una correcta planificación, los implantes inmediatos son una técnica confiable, segura y eficaz.
🌱 Conclusión: rapidez, sí… pero con criterio
La implantología inmediata representa una evolución en la forma de devolver dientes perdidos con resultados predecibles y estéticos. Pero no se trata de hacerlo rápido, sino de hacerlo bien.
Cada boca, cada hueso y cada sonrisa son únicos; por eso, la evaluación personalizada es fundamental.
👉 Si estás considerando un implante inmediato, busca una clínica especializada en implantología moderna y planificación digital. El éxito no está en la velocidad del procedimiento, sino en la precisión del diagnóstico y el cuidado del detalle.